ตัวอย่างผู้ป่วย
หญิง ไทยอายุ 73 ปีมาโรงพยาบาลด้วยอาการปวดท้องและร้าวไปสะบักด้านขวานาน 2 เดือน. ผู้ป่วย เคยได้รับการรักษาด้วยยาลดกรดในกระเพาะอาหารแต่อาการปวดท้องไม่ทุเลา. จากการถ่ายภาพรังสีทรวงอกทำให้พบว่า ผู้ป่วยมีก้อนในปอดด้านขวาบนซึ่งมีโอกาสเสี่ยงสูงต่อการเป็นมะเร็งปอด ทั้งนี้เนื่องจาก ผู้ป่วยสูบยาเส้นทุกวันมานานหลายปี. ผู้ป่วยมักได้รับยาเม็ดมอร์ฟีน (MST) รับประทานเพื่อบรรเทาอาการปวดท้องอยู่เสมอ.
การตรวจร่างกายแรกรับพบ ว่าผู้ป่วยมีไข้ต่ำๆ ชีพจรเต้นเร็ว 110/นาทีและความดันเลือดค่อนข้างต่ำ 90/50 มม.ปรอท ส่วนสัญญาณชีพอื่นๆ อยู่ในเกณฑ์ปกติ นอกจากนี้ ผู้ป่วยยังมีลักษณะผอมและผิวหนังแห้งบ่งชี้ภาวะขาดน้ำอย่างรุนแรง รวมทั้งมีอาการตาเหลืองตัวเหลืองร่วมกับมีอาการท้องอืดมาก. ผู้ป่วยมีอาการเจ็บทั่วท้องแต่เมื่อแพทย์กดหน้าท้องก็ไม่พบว่าผู้ป่วยมี อาการปวดเกร็งจนท้องแข็งแต่อย่างใด.
การตรวจทางห้องปฏิบัติการพบ WBC 6,630/มม.3 (N80%, L 5%, Band 10%), Hct 26.2%, platelet 232,000/มม.3 และ ผลตรวจการทำงานของตับพบเอนไซม์ของตับสูงผิดปกติรวมทั้งค่าบิริลูบินในเลือด ก็สูงมาก อันแสดงว่ามีภาวะตับอักเสบร่วมกับท่อน้ำดีในตับอุดตัน. การตรวจการทำงานของไตพบ BUN 37 มก./ดล. และ creatinine 1.7 มก./ดล. ซึ่งคำนวณอัตราส่วนของ BUN/Cr > 20 : 1 อันแสดงว่าร่างกายอยู่ในภาวะขาดสารน้ำอย่างรุนแรงร่วมด้วย. การตรวจปัสสาวะพบว่า น้ำดีปนออกมาในปัสสาวะร่วมกับมีเม็ดเลือดขาวในปัสสาวะ > 10/HPF แสดงว่ามีการติดเชื้อในทางเดินปัสสาวะ ต่อมาผู้ป่วยได้รับการถ่ายภาพรังสีของทรวงอกและช่องท้อง (ภาพที่ 1)
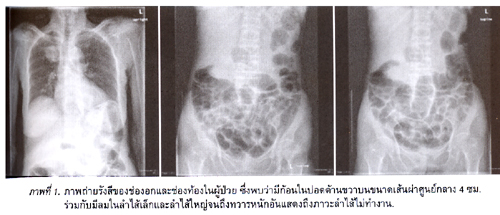
พบ ว่า มีก้อนในปอดด้านขวาบนร่วมกับมีปริมาณลมค่อนข้างมากในลำไส้เล็กและลำไส้ใหญ่ จนถึงทวารหนักอันแสดงว่า ลำไส้ไม่มีการบีบตัวเลยที่เรียกว่า bowel ileus. แพทย์สงสัยว่าผู้ป่วยรายนี้อาจมีภาวะติดเชื้อจากทางเดินปัสสาวะเข้าสู่กระแส เลือดจนทำให้ลำไส้ไม่ทำงานชั่วขณะ ดังนั้นแพทย์จึงให้ยาปฏิชีวนะฉีดเข้าทางหลอดเลือดดำและเฝ้าสังเกตอาการอยู่ ในห้องฉุกเฉินหลังจากนั้นประมาณ 12 ชั่วโมงต่อมาพบว่า ผู้ป่วยมีอาการปวดท้องรุนแรงมากขึ้นร่วมกับหน้าท้องแข็งเกร็งเมื่อถูกกดท้อง ซึ่งเข้าได้กับภาวะช่องท้องอักเสบที่เรียกว่า peritonitis ดังนั้นแพทย์จึงได้ตัดสินใจส่งผู้ป่วยไปรับการตรวจเพิ่มเติมด้วยคอมพิวเตอร์ ช่องท้องและพบว่าผู้ป่วยมีถุงน้ำดีทะลุ (gallbladder perforation) ร่วมกับมีน้ำอยู่ในช่องท้องทั่วๆไป ดังภาพที่ 2
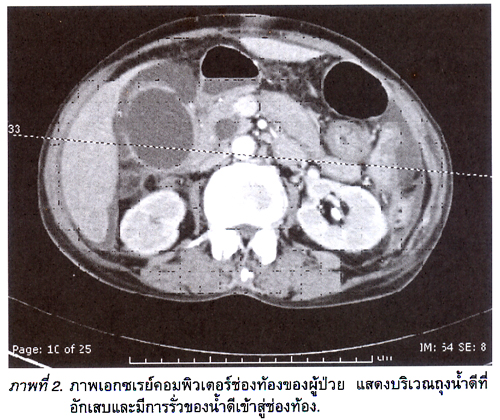
แพทย์ เวรได้ให้สารน้ำเข้าสู่หลอดเลือดดำเพื่อทำการรักษาเบื้องต้นและปรึกษา ศัลยแพทย์เพื่อร่วมดูแลผู้ป่วยต่อไป หลังจากนั้นศัลยแพทย์ได้ตัดสินใจส่งผู้ป่วยเข้ารับการผ่าตัดนำถุงน้ำดีออก จากร่างกายโดยทันที และรับตัวไว้รักษาต่อเนื่องในหอผู้ป่วยไอซียู.
อภิปราย
ผู้ ป่วยรายนี้มาด้วยอาการปวดท้องและร้าวไปสะบักขวานาน 2 เดือนก่อนมาโรงพยาบาล ซึ่งอาการปวดท้องร้าวไปสะบักขวานั้นเป็นอาการแสดงอย่างหนึ่งของความผิดปกติ ในถุงน้ำดีได้ (gallbladder syndrome)1,2 (ภาพที่ 3)
ใน ผู้ป่วยรายนี้เคยได้รับการรักษาด้วยยาลดกรดในกระเพาะอาหารมาก่อนแล้วแต่ อาการปวดท้องยังคงไม่ดีขึ้น. ในกรณีเช่นนี้แพทย์ควรคิดถึงสาเหตุอื่นที่อาจทำให้เกิดอาการปวดท้องได้ เช่น ถุงน้ำดีอักเสบ ปอดด้านขวาอักเสบ เยื่อหุ้มปอดด้านขวาอักเสบ กล้ามเนื้ออักเสบ ปวดบริเวณปลายประสาทเนื่องจากมีการกดทับหรือการเคลื่อนของกระดูกสันหลัง เหล่านี้เป็นต้น แต่ผู้ป่วยรายนี้กลับได้รับยามอร์ฟีนเพื่อระงับอาการปวด อยู่ตลอดเวลาเนื่องจากแพทย์คิดว่า อาการปวดท้องมีสาเหตุมาจากมะเร็งปอดที่กระจายมายังช่องท้อง. แต่จากผลการตรวจคอมพิวเตอร์ของช่องท้องช่วยยืนยันว่า ถุงน้ำดีอักเสบและน้ำดีรั่วออกมาในช่องท้องจนกระทั่งสะสมอยู่รอบตับ ม้าม และในอุ้งเชิงกรานดังภาพที่ 3 ทำให้แพทย์สามารถวินิจฉัยได้ว่า ผู้ป่วยมีภาวะถุงน้ำดีทะลุ (gallbladder perforation) หลังจากแพทย์ให้การผ่าตัดผู้ป่วยรายนี้แล้วจึงพบว่า ผนังถุงน้ำดีมีการอักเสบอย่างรุนแรงและผนังบางส่วนเป็นเนื้อตายจนทะลุ (gangrenous gallbladder) อันเป็นสาเหตุทำให้มีน้ำดีรั่วออกนอกถุงจนเข้าสู่ช่องท้องในที่สุด.
ภาวะถุงน้ำดีทะลุ (gallbladder perforation; GBP)
ภาวะ ถุงน้ำดีทะลุเป็นภาวะที่พบได้น้อย แต่มีความรุนแรงอย่างมาก ในต่างประเทศพบภาวะถุงน้ำดีทะลุได้เพียงร้อยละ 0.8-15 ของจำนวนผู้ป่วยทั้งหมดที่เป็นโรคถุงน้ำดีอักเสบและมีอัตราการเสียชีวิตจาก ภาวะนี้ถึงร้อยละ 7-12.53,4 ซึ่งระยะเวลาตั้งแต่เริ่มมีอาการจนกระทั่งตรวจพบภาวะนี้พบได้ตั้งแต่ 2 วันจนถึงหลายสัปดาห์.4,5 ปัจจัยเสี่ยงต่อการเกิดภาวะถุงน้ำดีทะลุได้แก่ นิ่วในถุงน้ำดี ถุงน้ำดีอักเสบติดเชื้อ โรคประจำตัวของผู้ป่วย (เช่น โรคเบาหวาน โรคมะเร็ง โรคสมองขาดเลือด โรคกล้ามเนื้อหัวใจขาดเลือด โรคความดันโลหิตสูงและโรคถุงลมปอดโป่งพอง) มีการใช้ยาสตีรอยด์ เป็นต้น3,6-8 โดยมากมักพบภาวะถุงน้ำดีทะลุในผู้ชายมากกว่าผู้หญิงทั้งที่ผู้หญิงเกิดโรค ถุงน้ำดีอักเสบได้บ่อยกว่าผู้ชาย นอกจากนี้ ผู้ป่วยสูงอายุก็มีโอกาสเสี่ยงต่อการเกิดภาวะถุงน้ำดีทะลุได้มากด้วยเช่น กัน.4,8,9
อาการ
อาการ ของโรคแบ่งเป็น 3 ชนิด ตามระยะเวลาในการดำเนินโรค กล่าวคือ ชนิดเฉียบพลัน (acute, GBP type I, พบได้ร้อยละ 33-37) กึ่งเฉียบพลัน (subacute, GBP type II, พบได้ร้อยละ 43-53) หรือเรื้อรัง (chronic, GBP type III, พบได้ร้อยละ 10-19)5 ซึ่งอาการในกลุ่มที่เป็นชนิดเฉียบพลันจะรุนแรงมากกว่าชนิดเรื้อรัง โดยทั่วไปอาการและอาการแสดงของภาวะถุงน้ำดีทะลุนั้นจะคล้ายกับอาการที่พบใน ภาวะถุงน้ำดีอักเสบ (cholecystitis) หรือภาวะมีนิ่วในถุงน้ำดี (symptomatic gallstone) ก็ได้ ซึ่งจะทำให้ยากต่อการวินิจฉัยว่ามีภาวะถุงน้ำดีทะลุเกิดขึ้นแล้ว.2-4,6 ส่วน มากผู้ป่วยมักมีอาการจุกแน่นบริเวณลิ้นปี่ ปวดท้องมากบริเวณชายโครงขวาร่วมกับมีอาการปวดร้าวไปบริเวณสะบักด้านขวา อาการปวดมักเป็นตลอดเวลาหรืออาจจะมีอาการปวดทุเลาลงเป็นครั้งคราวก็ได้. นอกจากนี้ อาจพบมีอาการอื่นๆ ร่วม เช่น ไข้ ท้องอืด รับประทานอาหารไม่ได้ คลื่นไส้ อาเจียนมาก ไม่ถ่ายอุจจาระและไม่ผายลม และตัวเหลืองตาเหลือง เหล่านี้เป็นต้น. จนในที่สุดผู้ป่วยมีอาการซึมลงและมีภาวะขาดสารน้ำอย่างรุนแรงได้ ถ้าแพทย์ให้การวินิจฉัยและรักษาภาวะถุงน้ำดีทะลุไม่ทันท่วงทีก็อาจทำให้ผู้ ป่วยมีระบบการทำงานของอวัยวะต่างๆ ล้มเหลวจนถึงเสียชีวิตได้ในที่สุด.
การวินิจฉัยโรค
การ วินิจฉัยภาวะถุงน้ำดีทะลุนั้นทำได้ค่อนข้างยาก ในต่างประเทศมีการศึกษาพบว่าแพทย์สามารถให้การวินิจฉัยภาวะนี้ได้ก่อนการผ่า ตัดเพียงร้อยละ3-313,4,6 เท่านั้น. ผลการตรวจเลือดทางห้องปฏิบัติการจะช่วยในการวินิจฉัยว่ามีภาวะอักเสบของระบบ ท่อน้ำดีและถุงน้ำดีเท่านั้น แต่ไม่สามารถบอกได้ว่า มีภาวะถุงน้ำดีรั่วหรือไม่ โดยทั่วไปมักจะตรวจพบว่าผู้ป่วยมีเอนไซม์ของตับสูงขึ้นทั้ง alkaline phosphatase, AST, ALT และ total billirubin ส่วนการตรวจ complete blood count ก็มักพบมีปริมาณเม็ดเลือดขาวสูง (leukocytosis)2 อันแสดงว่ามีการติดเชื้อในร่างกายเกิดขึ้น. สำหรับการถ่ายภาพรังสีของช่องท้อง (abdominal X-ray series) มักไม่ช่วยในการวินิจฉัยโรค แพทย์ควรส่งตรวจอัลตราซาวนด์หรือคอมพิวเตอร์ของ ช่องท้อง3,4,10เพื่อให้ได้การวินิจฉัยโรค ซึ่งมักจะตรวจพบน้ำสะสมอยู่ในช่องท้องทั่วไปรวมทั้งบริเวณรอบถุงน้ำดี ด้วย หรืออาจพบรอยรั่วของถุงน้ำดีได้ ดังเช่นผู้ป่วยรายนี้.
การรักษา
การ รักษาภาวะถุงน้ำดีทะลุ ทำได้ด้วยการผ่าตัดทางหน้าท้องเพื่อเอาถุงน้ำดีออก (laparotomy with cholecystectomy) ร่วมกับการฉีดยาปฏิชีวนะ third generation cephalosporin4 เข้าทางหลอดเลือดดำ สำหรับผู้ป่วยบางราย ศัลยแพทย์อาจเลือกผ่าตัดส่องกล้อง (laparoscopic cholecystectomy) หรืออาจเพียงผ่าตัดเพื่อระบายหนองออกทางผิวหนัง (percutaneous drainage) ก็ได้ ซึ่งถ้าแพทย์สามารถวินิจฉัยภาวะนี้ได้เร็วก็จะช่วยลดอัตราตายและอัตราการ เกิดภาวะแทรกซ้อนจากโรคนี้ได้เป็นอย่างมาก. นอกจากนี้การรักษาที่ทันท่วงทีจะช่วยลดเวลาในการพักรักษาตัวในโรงพยาบาลได้ เป็นอย่างดี.
สรุป
ภาวะ ถุงน้ำดีทะลุเป็นภาวะแทรกซ้อนของโรคถุงน้ำดีอักเสบที่พบได้ไม่บ่อยนักแต่มี โอกาสเกิดภาวะแทรกซ้อนและโอกาสเสียชีวิตค่อนข้างสูง. นอกจากนี้การวินิจฉัยโดยอาศัยอาการและอาการแสดง รวมถึงผลการตรวจเลือดทางห้องปฏิบัติการนั้นก็แยกภาวะนี้ออกจากภาวะอื่นได้ ยาก. ผู้ป่วยควรได้รับการตรวจเพิ่มเติมด้วยอัลตราซาวนด์หรือคอมพิวเตอร์ช่องท้อง เพื่อยืนยันการวินิจฉัยโรค. อย่างไรก็ตาม ในทางปฏิบัติแล้ว การส่งผู้ป่วยทุกรายไปรับการตรวจคอมพิวเตอร์ช่องท้องนั้นเป็นไปได้ยากเนื่อง จากมีข้อจำกัดด้านค่าใช้จ่ายและทรัพยากรของประเทศ ทำให้แพทย์จำเป็นต้องเฝ้าติดตามอาการและการดำเนินโรคที่เปลี่ยนแปลงของผู้ ป่วยอย่างใกล้ชิดเป็นสำคัญโดยเฉพาะในกลุ่มที่อาการปวดท้องไม่ดีขึ้นหลังให้ การรักษาแบบประคับประคองตามอาการแล้ว การตัดสินใจให้การรักษาที่ถูกต้องและทันท่วงทีจะช่วยลดผลเสียอันจะก่อ อันตรายต่อผู้ป่วยได้.
เอกสารอ้างอิง
1. Loomis HF.Thegallbladder syndrome. Available from :
URL:http://www.worldchiropracticalliance.org/tcj/1997/sep/sep1997loomis.htm.
2. Trowbridge RL, Rutkowski NK, Shojania KG. Does this patient have acute cholecystitis? JAMA 2003; 289:80-6.
3. Stefanidis D, Sirinek KR, Bingener J. Gall- bladder perforation: risk factors and outcome J Surg Res 2006; 131:204-8.
4. Derici H, Kara C, Bozdag AD, Nazli O, Tansug T, Akca E. Diagnosis and treatment of gallbladder perforation. World J Gastroenterol 2006; 12:7832-6.
5. Niemeier OW, Acute Free Perforation of the Gall-Bladder. Ann Surg1934; 99:922-4.
6. Tanaka M, Takahashi H, Yajima Y, Okamura K, Kosaka A, Mizumoto R. Idiopathic perforation of the gallbladder: report of a case and a review of the Japanese literature. Surg Today 1997; 27:360-3.
7. Chen YY, Su WW, Wu SS, Soon MS, Yen HH. Hepatobiliary and pancreatic : gallbladder perforation. J Gastroenterol Hepatol 2006; 21:914.
8. Namikawa T, Kobayashi M, Okabayashi T, Okamoto K, Akimori T, Sugimoto T, Hanazaki K, Clinicopathological analysis of idiopathic perforation of the gallbladder. Surg Today 2007; 37:633-7.
9. Martin JD Jr, Stone HH, Perforations of the gallbladder; a report of three cases. Geriatrics1957; 12:476-80.
10. Neimatullah MA, Rasuli P, Ashour M, Lewandowski BJ. Sonographic diagnosis of gallbladder perforation. J Ultrasound Med 1998; 17:389-91.
รพีพร โรจน์แสงเรือง พ.บ., อาจารย์
ยุวเรศ สิทธิชาญบัญชา พ.บ.,อาจารย์ ภาควิชาเวชศาสตร์ฉุกเฉิน
คณะแพทยศาสตร์โรงพยาบาลรามาธิบดี มหาวิทยาลัยมหิดล
ไม่มีความคิดเห็น:
แสดงความคิดเห็น