ในช่วงปี ค.ศ. 1829-1831 อหิวาตกโรค (cho-lera) ระบาดไปทั่วยุโรปทำให้ผู้ป่วยเสียชีวิตจำนวนไม่น้อยจนเป็นแรงกระตุ้นให้มี การศึกษาโรคนี้อย่างจริงจัง. วันที่ 7 มกราคม ค.ศ. 1832 William Brooke O'Shaughnessy (1808-1889) แพทย์ชาวไอร์แลนด์ รายงานผลการศึกษาในวารสารการแพทย์ The Lancet ชื่อบทความว่า "Report on the chemical pathology of malignant cholera" จาก การตรวจเลือดผู้ป่วยที่อาการหนักเขาพบว่าเกิดจากภาวะสูญเสียน้ำและเกลือแร่ เขาเสนอให้รักษาด้วยการฉีดน้ำเกลือเข้าหลอดเลือดดำเพื่อรักษาสมดุลเดิม.
O'Shaughnessy ได้รับบรรดาศักดิ์เป็น Sir ในปี ค.ศ. 1856 จากการบุกเบิกระบบโทรเลขในอินเดีย.
Thomas Aitchison Latta (?-1833) ทราบผลการศึกษาของ O'Shaughnessy จึงทดลองทำตาม ที่แนะนำเป็นคนแรก. ผู้ป่วยรายแรกเป็นหญิงชรา ที่อาการหนักใกล้เสียชีวิต เขาฉีดน้ำเกลือเข้าหลอดเลือดดำ basilic ช่วงแรกไม่เกิดการเปลี่ยนแปลง แต่เมื่อให้การรักษาไปครึ่งชั่วโมงผู้ป่วยอาการดีขึ้นอย่าง เห็นได้ชัด ผิวหนังจากเย็นเป็นอุ่นและชีพจรคลำได้ชัดเจนขึ้น เขาเห็นว่าปลอดภัยแล้วจึงหยุดการรักษา แต่ผู้ป่วยถ่ายเหลวร่วมกับอาเจียนเพิ่มเติมและเสียชีวิตใน 5 ชั่วโมงต่อมา แสดงให้เห็นถึงความสำคัญของการให้น้ำเกลืออย่างต่อเนื่อง. เขารายงานผลการวิจัยในวารสารการแพทย์ The Lancet ลงวันที่ 23 พฤษภาคม ค.ศ. 1832.
น่าเสียดายที่การให้น้ำเกลือทางหลอดเลือดยังไม่ได้เป็นที่ยอม รับในระดับสากล Latta ก็มาด่วนจากไปเสียก่อน แต่งานของเขาก็ได้รับการสานต่อโดย John MacKintoch ที่โรงพยาบาล Drummond Street Cholera นั่นเอง. จากนั้นก็มีงานวิจัยรับรองตามมามากมายจากหลายแห่งจนเป็นที่ยอมรับมากขึ้นและ ใช้กันมาจนถึงปัจจุบัน.
เครื่องดื่มเกลือแร่
ใน ยุคแรกๆ นั้นการให้สารน้ำทำได้เฉพาะทางหลอดเลือดดำทำให้ผู้ด้อยโอกาสเข้าไม่ถึงการ รักษา. ร้อยกว่าปีต่อมา ค.ศ. 1943 มีการใช้เครื่องดื่มเกลือแร่ (Oral Rehydration Solution : ORS) ในการรักษาผู้ป่วยอุจจาระร่วงเป็นครั้งแรกที่โรงพยาบาล Balti-more City ใน Baltimore ไม่มีใครทราบกลไกทางสรีรวิทยาของมันจนกระทั่งทศวรรษที่ 1960s Stanley G. Schultz (เกิดค.ศ. 1931) แพทย์ชาวอเมริกันศึกษากลไกการดูดซึมและการนำพาของไอออนต่างๆ จนค้นพบความรู้พื้นฐานที่ว่าน้ำตาลสามารถช่วยให้ การดูดซึมของเกลือโซเดียมในลำไส้เล็กดีขึ้น โดยโซเดียมที่จับคู่กับน้ำตาลจะถูกดูดซึมเข้าสู่เซลล์เยื่อบุของลำไส้เล็กดี กว่าโซเดียมเพียงตัวเดียว เป็นคำอธิบาย ว่าทำไมเครื่องดื่มเกลือแร่ที่ประกอบด้วยน้ำ, น้ำตาล และเกลือจึงสามารถแก้ไขภาวะขาดน้ำในผู้ป่วยอุจจาระร่วงได้.
ค.ศ. 1968 Richard A. Cash และ David R. Nalin สองแพทย์ชาวอเมริกันที่ห้องปฏิบัติการวิจัยอหิวาตกโรคขององค์การซีโต้แห่ง ประเทศปากีสถาน (Pakistan-SEATO Cholera Research Labora-tory) ที่เมืองธากา ปากีสถานตะวันออก (ปัจจุบันคือ กรุงธากาเมืองหลวงของประเทศบังกลาเทศ) ร่วมกันศึกษาจนประสบความสำเร็จในการทดสอบว่าเครื่องดื่มเกลือแร่สามารถใช้ แก้ไขภาวะขาดน้ำในผู้ป่วยโรคอุจจาระร่วงแทนการให้สารน้ำทางหลอดเลือดดำได้.
ในปี ค.ศ. 1971 ช่วง สงครามแยกเอกราชของบังกลาเทศ (Bangladesh Liberation War) เกิดการระบาดของอหิวาตกโรคในค่ายผู้อพยพลี้ภัยที่รัฐเบงกอลตะวันตก ซึ่งมีผู้อพยพราว 350,000 คน อัตราการตายเพิ่มขึ้นเรื่อยๆ ขณะที่สารน้ำที่จะให้ทางหลอดเลือดดำก็ขาดแคลน. จากงานวิจัยของ Cash และ Nalin ที่พิสูจน์ว่าเครื่องดื่มเกลือแร่นั้นได้ประโยชน์จริง Dilip Mahalanabis แพทย์ชาวอินเดียนักวิจัยของศูนย์วิจัยทางการแพทย์และฝึกอบรมระหว่างประเทศ ของมหาวิทยาลัยจอห์นฮอปกิ้นส์ (Johns Hopkins University International Center for Medical Research and Training) ที่เมืองกัลกัตตา ประเทศอินเดียจึงตัดสินใจนำเครื่องดื่มเกลือแร่มาใช้ในผู้ป่วยจริงๆ. เขาใช้เครื่องดื่มเกลือแร่รักษาผู้ป่วยกว่า 3,000 คน พบว่าสามารถลดอัตราการตายลงจากร้อยละ 20 - 30 เหลือเพียงร้อยละ 3 เมื่อเทียบกับการให้สารน้ำทางหลอดเลือดดำเพียงอย่างเดียว สามารถรักษาชีวิต ผู้ป่วยไว้ได้หลายพันคนรวมถึงเด็กๆ ด้วย. นับเป็นครั้งแรกที่มีการนำเครื่องดื่มเกลือแร่มาใช้รักษาผู้ป่วยจำนวนมากใน สถานการณ์จริงซึ่งก็ได้ผลเป็นที่น่าพอใจ ทำให้ได้รับความสนใจจากองค์กรสาธารณสุขระหว่างประเทศเป็นอย่างมาก.
ความ สำเร็จที่ดูเกินจริงทำให้ Dhiman Barua ผู้เชี่ยวชาญด้านอหิวาตกโรคขององค์การอนามัยโลกเดินทางไปเยี่ยมสำรวจและ วิเคราะห์งานวิจัยพบว่าเป็นความจริง. เขาเล็งเห็นว่านอกจากจะใช้ในการรักษาอหิวาตกโรคแล้วน่าจะมีประโยชน์ในผู้ ป่วยอุจจาระร่วงอื่นๆ ด้วย นำไปสู่ปี ค.ศ. 1978 องค์การอนามัยโลกรณรงค์ให้มีการใช้เครื่องดื่มเกลือแร่ในการรักษาอุจจารระ ร่วง.
จากการรวบรวมข้อมูลตั้งแต่ ค.ศ. 1980-2000 พบว่าเครื่องดื่มเกลือแร่ลดอัตราการตายของเด็กอายุน้อยกว่า 5 ปีที่เป็นอุจจาระร่วงจาก 4.6 ล้านคนทั่วโลกเหลือเพียง 1.8 ล้านคน (ลดลงถึงร้อยละ 60) ประมาณการว่าปีหนึ่งๆ มีการใช้เครื่องดื่มเกลือแร่ราว 500 ล้านซองในประเทศกำลังพัฒนาราว 60 ประเทศ ช่วยชีวิตผู้ป่วยได้หลายล้านคนทั่วโลก. วารสารการแพทย์ The Lancet ถึงกับยกย่องให้เครื่องดื่มเกลือแร่เป็นการค้นพบทางการแพทย์ที่สำคัญที่สุด ในศตวรรษที่ 20 เลยทีเดียว.
ผลงานที่กล่าวมาข้างต้นทำให้ Barua ได้รับรางวัล Lifetime Achievement Award ในการประชุม Asian Conference on Diarrhoeal Diseases and Nutrition (ASCODD) ครั้งที่ 10 ในปี ค.ศ. 2003 สำหรับ Cash, Nalin และ Mahalanabis ได้รับรางวัลสมเด็จเจ้าฟ้ามหิดลสาขาสาธารณสุขประจำปี ค.ศ. 2006 ร่วมกัน และ Schultz ได้รับรางวัลสมเด็จเจ้าฟ้ามหิดลสาขาการแพทย์ประจำปีค.ศ. 2006.
ธีรวัฒน์ บูระวัฒน์ พ.บ.
โรงพยาบาลบ้านแหลม, จังหวัดเพชรบุรี
E-mail : burawat@gmail.com
www.geocities.com/tantanodclub
การรักษาผู้ป่วยโรคอุจจาระร่วงและอหิวาตกโรค
ผู้ ป่่วยอหิวาต์เสียเกลือแร่และน้ำไปทางอุจจาระรวดเร็วมาก การป้องกันและรักษาภาวะขาดน้ำด้วย ORS สารน้ำทางปาก สารละลายน้ำตาล เกลือแร่ของเหลวที่มีอยู่ที่บ้าน Oral Rehydration Therapy (ORT) ช่วยลดความรุนแรงและการต้องให้สารน้ำเข้าทางหลอดเลือดลงได้.
ความ เป็นมาของ ORS ระหว่างสงคราม Liberation War of Bangladesh 1971, Dr. D. Mahalanabis ได้รักษาผู้ป่วยอหิวาตกโรคที่ระบาดในค่ายที่ West Bengal มีผู้อพยพอยู่ 350,000 คน ด้วยสารน้ำทางปากพบว่า สามารถลดการตายจากภาวะขาดน้ำจากร้อยละ 20-30 ลงมาเป็นร้อยละ 3 และในช่วงเวลาเดียวกันในประเทศบังกลาเทศ Dr D.R. Nalin และ Dr. R.A. Cash ได้ใช้ ORS ทำการรักษาผู้ป่วยอหิวาตกโรคที่ประเทศบังกลาเทศจำนวนมากได้ผลยืนยันว่า ORS ใช้ได้ผล สามารถช่วยชีวิตผู้ป่วยไว้จำนวนมาก. Dr. S.G Schultz ได้รายงานกลไกการ ดูดซึมเกลือโซเดียมที่จับคู่กับน้ำตาลกลูโคสในอัตรา 1 : 1 มิลลิโมล จับคู่เข้าสู่เข้าเซลล์เยื่อบุลำไส้ ที่เซลล์ส่วนยอดของวิลไล (Villi) โดยสามารถชนะอิทธิพลของการเพิ่มขึ้นของ cyclic AMP ได้ แต่ไม่สามารถทำให้เซลล์ที่ crypt หยุดหลั่งได้. ข้อมูลนี้อธิบายผลของการให้ ORS ในผู้ป่วยอุจจาระร่วง ผู้เชี่ยวชาญองค์การอนามัยโลกได้พัฒนาสูตร ORS โดยใช้ NaCl 3.5, KCl 2.5, NaHCO3 1.5, กลูโคส 20 กรัมละลายในน้ำ 1 ลิตร กำหนดความเข้มข้นของเกลือเลียนแบบส่วนประกอบและความเข้มข้นของเกลือที่มีใน อุจจาระผู้ป่วยอหิวาตกโรคและมีน้ำตาลกลูโคส 2% เพื่อช่วยให้การ ดูดซึมมีประสิทธิภาพ ปี พ.ศ. 2523 WHO ได้เผยแพร่ให้มีการใช้ทั่วโลก. ต่อมา WHO ได้พัฒนาสูตรโดยเปลี่ยน NaHCO3 เป็น trisodium citrate เพื่อให้เก็บได้นานขึ้น ผสมในน้ำร้อนได้. การค้นพบและการนำ ORS มาใช้นี้นับว่าเป็นจุดเปลี่ยน วิธีการรักษาภาวะขาดน้ำในผู้ป่วยอุจจาระร่วงเฉียบพลันโดยเฉพาะอหิวาตกโรค และได้มีการศึกษามากมาย ที่แสดงว่าการให้ ORS สามารถป้องกันและรักษาภาวะขาดน้ำในผู้ป่วย non-cholera ได้ด้วย นับว่า ORS ได้ช่วยชีวิตชาวโลกได้หลายล้านคน. ท่านทั้ง 4 นี้ได้รับการยกย่องผลงานดีเด่นโดยได้รับ พระราชทานรางวัลเจ้าฟ้ามหิดลประจำปี พ.ศ. 2549 (www.mahidol.ac.th, Mahidol Homepage. 2550).
ประเทศ ไทยได้รับนโยบาย WHO และนำ ORS มาใช้เป็นเครื่องมือในการควบคุมโรคอุจจาระร่วงในปี พ.ศ. 2523 ภายหลังที่มีการรักษาด้วย ORS แก่ผู้ป่วยอุจจาระร่วงเฉียบพลันอย่างกว้างขวาง โดยให้กิน ตั้งแต่ระยะแรกๆที่บ้านและที่สถานบริการสาธารณสุขทุกแห่ง ทำให้อัตราตายจากโรคอุจาระร่วง เฉียบพลันลดลงจาก 0.99 ต่อประชากรแสนคนในปี พ.ศ. 2533 ลงมาเป็น 0.09 ต่อประชากรแสนคนใน ปี พ.ศ. 2547. ต่อมาผู้เชี่ยวชาญองค์การอนามัยโลก ได้พัฒนาสูตร ORS โดยปรับอัตราส่วนโซเดียมต่อกลูโคสให้เป็น 1 : 1 ตามข้อมูลทางสรีรวิทยาว่าโซเดียม จับคู่กับกลูโคสในสัดส่วนดังกล่าวจะผ่านเข้าเซลล์เยื่อบุลำไส้ได้ดีที่สุด โดยหวังว่าสูตรใหม่นี้จะดูดซึมได้ดี ลดอาเจียนและลดปริมาณอุจจาระ ลดการให้น้ำเกลือทางหลอดเลือด. สูตร Standard-WHO ORS และสูตร reducedosmolar มีส่วนประกอบอิเล็กโทรลัยต์ ดังตารางที่ 2.
สูตร ลด osmolarity คือ มีเกลือโซเดียมต่ำแค่ 75 มิลลิโมล/ลิตร เมื่อเทียบกับความเข้มข้นของโซเดียมในอุจจาระของผู้ป่วยอหิวาตกโรคซึ่งมี ความเข้มข้นเฉลี่ยของโซเดียม 88 มิลลิโมล/ลิตรในเด็ก และ 101 มิลลิโมล/ลิตรในผู้ใหญ่ เมื่อใช้ในผู้ป่วยอหิวาตกโรคมีรายงานภาวะโซเดียมในเลือดต่ำ บางคนมีอาการชัก. สำหรับประเทศไทยยังคงใช้สูตร Standard-WHO ORS อยู่. อย่างไรก็ดี ผู้เชี่ยวชาญองค์การอนามัยโลกได้แนะนำความเข้มข้นของเกลือในสารน้ำสำหรับ ดื่มเองได้อย่างปลอดภัย (ORT) มีความเข้นข้นของเกลือและน้ำตาลเป็นมิลลิโมล/ลิตร ดังต่อไปนี้
ความเข้มข้นรวม 200-300 mOsm/L
โซเดียม ระหว่าง 60-90 มิลลิโมล/ลิตร
โพแทสเซียม 15-25 มิลลิโมล/ลิตร
คลอไรด์ 50-80 มิลลิโมล/ลิตร
ซิเตรท 8-12 มิลลิโมล/ลิตร
กลูโคส < 111 มิลลิโมล/ลิตร
ใน ทางปฏิบัติ เมื่อพบผู้ป่วยโรคอุจจาระร่วงเฉียบพลัน ต้องประเมินภาวะขาดน้ำ และคำนวณปริมาณ ORS เพื่อแก้ไขตามความรุนแรงของภาวะขาดน้ำ.
องค์การ อนามัยโลกได้แนะนำการรักษาไว้ 3 แผน คือ แผน ก. ข. และ ค. โดยเลือกแผนการรักษาตามความรุนแรงของภาวะขาดน้ำดังแสดงในตารางที่ 3.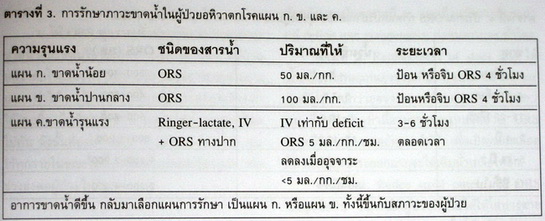
แผน ก. การรักษาผู้ป่วยที่ยังไม่เห็นอาการแสดงของภาวะขาดน้ำ (no dehydration) หรือขาดน้ำน้อย (mild dehydration) รักษาเองที่บ้าน ให้ปฏิบัติตามกฎ 3 ข้อดังนี้
กฎข้อที่ 1. ให้ของเหลวที่มีอยู่ที่บ้าน น้ำข้าวใส่เกลือ น้ำแกงจืด (home-available fluid) สาร น้ำเกลือ-น้ำตาล หรือ ORS ที่เตรียมขึ้นที่บ้าน (home-prepared fluid) แนะนำให้กินมากกว่าปกติหรือ กินตามต้องการ เพื่อป้องกันภาวะขาดน้ำ หรือให้กิน ORS ชดเชยตามปริมาณอุจจาระที่ออก โดยกำหนดปริมาณ ตามอายุต่อครั้งที่ถ่าย
เด็กอายุต่ำกว่า 2 ปี กิน ORS 50-100 มล. (1/4-1/2 ถ้วยแก้ว)
เด็กอายุ 2 -10 ปี กิน ORS 100-200 มล. (1/2-1 ถ้วยแก้ว)
อายุ > 10 ปี กิน ORS ได้ตามต้องการ (1-2 ถ้วยแก้ว).
สาร น้ำเกลือ-น้ำตาลวันดีรามาโออาร์เอส ผสมด้วยเกลือแกง 1/8 ช้อนชา (0.7 กรัม) น้ำตาลทราย 2 ช้อนชา (10 กรัม) ใส่ในน้ำ 1 แก้ว (240 มล.)
กฎข้อที่ 2. ให้ กินอาหารหลังให้ ORT 4 ชั่วโมงไม่มีการ NPO. ทารกที่กินนมแม่ให้กินนมแม่ต่อไป ทารกที่กินนมผสมผสมปกติ แต่ให้ลดปริมาตรลงครึ่งหนึ่งแล้วให้กิน ORS แทนอีกครึ่งหนึ่งสลับกัน ทุก 2 ชั่วโมงในวันแรก วันต่อไปค่อยเพิ่มปริมาตรนมขึ้นและลดปริมาตร ORS ลง ให้กินอาหารจำพวกข้าวต้ม โจ๊ก มื้อละน้อยๆ ก่อนและเพิ่มอีกวันละ 1 มื้อ.
กฎข้อที่ 3. นำผู้ป่วยไปตรวจรักษาที่สถานีอนามัยหรือโรงพยาบาลหลังจากที่ได้รับการรักษาเบื้องต้นที่บ้านแล้วยังคงมีอาการเหล่านี้อยู่
- กระหายน้ำ อ่อนเพลีย ตาลึกโหล ในเด็กมีพฤติกรรมไม่ยอมกิน ไม่ยอมนอน ร้องปลอบไม่นิ่ง.
- อาเจียน ดื่มน้ำและกินอาหารไม่ได้.
- ยังคงถ่ายอุจจาระอยู่ตลอดเวลา ถ่ายจำนวนมากและบ่อยกว่า 1 ครั้งต่อ 2 ชั่วโมง.
- มีไข้สูงและถ่ายอุจจาระเป็นมูกเลือด.
แผน ข. การรักษาผู้ป่วยที่มีอาการขาดน้ำมากปานกลาง
1. Oral Rehydration Therapy (ORT) ให้กิน ORS ปริมาณตามความรุนแรงของภาวะขาดน้ำ (deficit) ต่อน้ำหนักตัวเป็นกิโลกรัม คือ 100 มล./กก./4 ชั่วโมง. ถ้าไม่ได้มีการชั่งน้ำหนักตัว เจ้าหน้าที่สาธารณสุขระดับปลายสามารถกำหนดปริมาณ ORS ที่ให้ใน 4 ชั่วโมงให้ผู้ป่วยตามอายุและช่วงน้ำหนักตัว (ตารางที่ 4).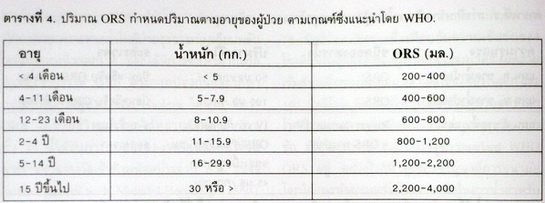
การ ให้ ORS ให้กินตามปริมาณที่กำหนดใน 4 ชั่วโมงโดยให้ประมาณ 1/3 ในชั่วโมงแรก ที่เหลือแบ่งให้กินจนหมดในเวลา 3 ชั่วโมงต่อไป หากต้องการกินเพิ่มให้กินนมแม่ หรือน้ำเปล่า เพราะถ้ากินตามต้องการอาจได้เกลือแร่มากเกิน ทำให้บวมได้.
2. การให้ ORS ให้ช่วยเหลือผู้ดูแลผู้ป่วย ในการให้ ORS และสังเกตอย่างใกล้ชิดดังนี้
2.1 อธิบายให้ทราบปริมาณที่ต้องดื่ม.
2.2 เด็กอายุ < 2 ปีให้ใช้ช้อนตัก ORS ป้อนทุก 1-2 นาที ส่วนเด็กโตและผู้ใหญ่ให้จิบจากถ้วยบ่อยๆ ให้มากหน่อยประมาณ 1/3 ในชั่วโมงแรก และดื่มต่อทีละน้อยไปจนหมดใน 3 ชั่วโมงหลัง.
2.3 ถ้ามีอาเจียนให้หยุดพัก 5-10 นาที จึงค่อยให้ต่อไปช้าๆ โดยให้ 1 ช้อนทุก 2-3 นาที.
2.4 ถ้ามีหนังตาบวมควรหยุดให้ ORS ถ้าอยากดื่มน้ำให้น้ำสะอาดแทน หรือเปลี่ยนแผนการรักษากลับไปแผน ก.
3. หลัง 4 ชั่วโมงไปแล้วให้ประเมินอาการ ผู้ป่วยตามเกณฑ์การประเมินภาวะขาดน้ำอีกครั้ง และเลือกแผนการรักษาที่เหมาะสม ก. ข. ค. ดังนี้
3.1 ไม่มีอาการขาดน้ำ ใช้แผน ก. และ เริ่มให้อาหาร ข้าวต้ม โจ๊ก กล้วย น้ำส้ม น้ำมะพร้าวอ่อน เพื่อให้โพแทสเซียม.
3.2 ถ้ามีอาการขาดน้ำบ้างหรือขาดน้ำปานกลาง ใช้แผน ข. และเริ่มให้อาหาร ข้าวต้ม โจ๊ก กล้วยสุก น้ำส้ม น้ำมะพร้าวอ่อน เพื่อให้โพแทสเซียม.
3.3 ถ้าเกิดอาการขาดน้ำรุนแรง ซึ่งพบได้ประมาณร้อยละ 5-10 ของผู้ป่วยที่การรักษาด้วย ORS ให้รักษาตามแผน ค.
4. ผู้ป่วยที่มีอาการไม่มากให้รักษาเบื้องต้นด้วย ORS ที่ ORT corner หรือ Diarrhea Treatment Unit (DTU) ต้องสังเกตอาการอย่างใกล้ชิดอย่างน้อย 4 ชั่วโมงและปฏิบัติดังนี้
4.1 เมื่อผู้ป่วยกลับบ้าน ให้เจ้าหน้าที่จัด ORS ให้พอสำหรับดื่ม 2 วันตามการรักษาแผน ก.
4.2 แนะนำให้กินอาหารอ่อนจำนวนน้อยๆทุก 2-4 ชั่วโมง.
4.3 บอกให้ผู้ป่วยต้องกลับมาตรวจรักษาอีกที่สถานบริการสาธารณสุข ถ้ามีอาการขาดน้ำ อ่อนเพลีย หน้ามืด ผู้ป่วยเด็กไม่ยอมกิน ไม่ยอมนอน ร้องปลอบไม่นิ่ง อาเจียนบ่อยครั้ง กินอาหารและน้ำไม่ได้ มีไข้สูง หรือถ่ายอุจจาระเป็นมูกเลือด.
แผน ค. การรักษาผู้ป่วยที่มีอาการขาดน้ำมากรุนแรง และช็อก
หลักการรักษาชดเชยสารน้ำเข้าในระบบไหลเวียนและ extracellular fluid เพื่อให้เลือดมีปริมาตรพอไปเลี้ยงอวัยวะต่างๆ ของร่างกายได้โดย
คำนวนปริมาณสารน้ำ deficit + maintenance + concurrent loss และให้
1. Initial fluid resuscitation เพื่อขยายปริมาตรเลือดและ extracellular fluid อย่างรวดเร็ว.
2. การทดแทนส่วนที่กำลังเสียต่อไปทางอุจจาระ (replacement of concurrent loss) โดยการตวงหรือชั่งแล้วให้น้ำเกลือทดแทนปริมาตร มล./มล.ทุกชั่วโมง.
3. ให้ ORS ทุกรายเพื่อป้องกันและรักษาภาวะขาดน้ำและลดปริมาณอุจจาระลง โดยเฉพาะผู้ป่วย อหิวาตกโรคต้องให้ ORS ปริมาณอุจจาระลดลงอย่างมาก ทำให้การรักษาด้วยน้ำเกลือทางหลอดเลือดทำได้ง่ายขึ้น ไม่ช็อกซ้ำซาก เพราะให้ทางหลอดเลือดไม่ทัน ดังนั้นต้องให้ ORS ทางปาก 5 มล./กก./ชม. ไว้ทุกรายในขณะให้น้ำเกลือทางหลอดเลือดและ/หรือช่วงส่งต่อผู้ป่วยไปโรง พยาบาล.
อัตราการให้น้ำเกลือทางหลอดเลือดในแผน ค.
ผู้ ป่วยที่ถ่ายอุจจาระ 10-20 มล./กก./ชั่วโมง โดยพบในผู้ป่วยเด็กที่ติดเชื้อไวรัสโรต้าบางราย และผู้ป่วยอหิวาตกโรคนับว่ามีการเสียเกลือและน้ำจำนวนมากอย่างรวดเร็วอาการ รุนแรง มีโอกาสเกิดภาวะขาดน้ำรวดเร็ว. ส่วนผู้ป่วยขาดน้ำปานกลาง (ขาดน้ำ 9-10%) นั้นมีอาการทางคลินิกที่แยกจากภาวะขาดน้ำรุนแรงได้ไม่ชัดเจน. ในที่ที่ให้น้ำเกลือทางหลอดเลือดได้ ให้การรักษาด้วยน้ำเกลือทางหลอดเลือดได้เลย.
กรณีผู้ป่วยขาดน้ำ มากรุนแรงอาจจำแนกออกได้เป็นผู้ป่วย impending shock ซึ่งยังมี pulse pressure ณ 20 มม.ปรอท, ผู้ป่วยมีอาการช็อก ซึ่งมี pulse pressure < 20 มม.ปรอท และผู้ป่วย profound shock ซึ่งวัดความดันเลือดไม่ได้ ไม่รู้สึกตัว.
ผู้ป่วยที่มีอาการดังกล่าวให้เปิดหลอดเลือด 2 สาย คือ สายที่ 1. เพื่อให้น้ำเกลือแก้ภาวะขาดน้ำ และชดเชยสิ่งสึกหรอ สายที่ 2. เพื่อให้น้ำเกลือทดแทน ปริมาณอุจจาระ และทางที่ 3. ให้ ORS ทางปากเพื่อแก้ภาวะขาดน้ำและลดปริมาณอุจจาระ ดังรายละเอียดต่อไปนี้
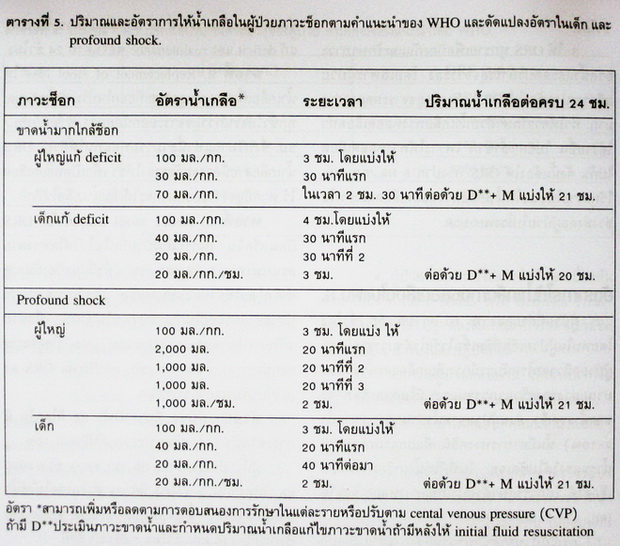
สายที่ 1. Initial fluid resuscitation คือการให้น้ำเกลือทางหลอดเลือดด้วย Ringer-lactate หรือ NSS อย่างรวดเร็วเพื่อขยายปริมาตรเลือดและ extracellular fluid อัตราการให้นั้นให้ปรับตามสภาวะช็อกดังแสดงในตารางที่ 5. และเมื่อแก้ภาวะช็อกแล้ว แก้ deficit และ maintenance ต่อจนครบ 24 ชั่วโมง.
สายที่ 2. Replacement of stool loss ให้น้ำเกลือเพื่อทดแทนอุจจาระที่ออกในปริมาณ มล./มล. ทุกชั่วโมงจนกว่าอุจจาระออกน้อยกว่า 5 มล./กก./ชม. ซึ่งปริมาณเท่านี้สามารถทดแทนได้ด้วย ORS น้ำเกลือสายนี้ควรลดอัตราลงให้ช้า เพื่อเปิดหลอดเลือดไว้ หากมีอุจจาระออกมากจะได้เติมน้ำเกลือให้อีก.
ทางที่ 3. Redce stool output ให้ ORS ป้อนหรือจิบ ในกรณีที่ผู้ป่วยกินไม่ได้ให้ใส่ทางสายสวนกระเพาะ 5 มล./กก./ชม. (ทั้งนี้ต้องป้องกันการสำลักโดยใช้สายสวนขนาดเล็ก และต้องทดสอบว่าปลายสายสวนอยู่ในกระเพาะก่อนใส่ ORS) เพื่อช่วยแก้ไขภาวะขาดน้ำและลดปริมาณอุจจาระ เมื่ออุจจาระออกน้อยกว่า 5 มล./กก./ชม. ลดปริมาณ ORS ลงเท่ากับปริมาณอุจจาระที่ออก.
ตัวอย่างผู้ป่วย มีน้ำหนักตัว 60 กิโลกรัม มี ภาวะขาดน้ำ 10% หรือมากกว่าแต่ให้คิดแค่ 10%.
ผู้ ป่วยมี deficit 100 มล./กก. 100 ด 60 = 6000 มล. ให้หมดใน 3 ชั่วโมง อีก 21 ชั่วโมงต่อไปให้น้ำเกลือในสายที่ 1. นี้ เท่ากับ maintenane 2,300 มล. ซึ่งเท่ากับ 110 มล./ชั่วโมง + deficit ถ้ามี.
ปริมาณและอัตราการให้น้ำ เกลือรักษาผู้ป่วยขาดน้ำรุนแรง ตามคำแนะนำของ WHO และได‰ดัดแปลงอัตราการให้ในเด็กและภาระช็อกรุนแรงได้แสดงในตารางที่ 5.
ชนิดของน้ำเกลือ
Resuscitation fluid ควรมีความเข้มข้นของ เกลือโซเดียมใกล้เคียงกับพลาสมา (isotonic) เพราะ ต้องขยายของเหลวในหลอดเลือด และของเหลวภาย นอกเซลล์ (extracellular fluid, ECF) อย่างรวดเร็ว ได้แก่
- Ringer lactate (RL) มี Na 130, K 4, Cl 90, lactate 28 มิลลิโมล/ลิตร, หรือ 0.9 % NaCl (NSS) มี Na 154, Cl 154 มิลลิโมล/ลิตร หรือ Plasma มี Na 130-150, K 3.5-5.5, Cl 95-115, HCO3 22 ±2 มิลลิโมล/ลิตร.
- น้ำ เกลือที่ให้ต่อจาก resuscitation fluid นั้นในผู้ใหญ่ให้ Ringer lactate in 5% D/W และเมื่อพบว่าการทำหน้าที่ของไตดี มีปัสสาวะออก 1-2 มล./กก. ให้เติม potassium chloride หรือ potas-sium acetate ลงในน้ำเกลือให้โพแทสเซียมในน้ำเกลือ มีความเข้มข้น 20-40 มิลลิโมล/ลิตร ไม่ควรเติมโพแทสเซียมในน้ำเกลือเข้าหลอดเลือดที่ความเข้มข้นสูงกว่า 40 มิลลิโมล/ลิตร.
- น้ำเกลือสำหรับแก้ไขภาวะขาดน้ำและทดแทนส่วนที่ใช้ในการซ่อมแซมสิ่งสึกหรอใน เด็กควรเลือก half strength RL in 5% D/W หรือ 1/2 NSS in 5% D/W เติม KCl 20-40 มิลลิโมล/ลิตร เข้าในน้ำเกลือเมื่อผู้ป่วยมีปัสสาวะออกพอที่แสดงว่าไตทำหน้าที่ได้ดีแล้ว.
- น้ำเกลือที่ใช้ทดแทนอุจจาระนั้น ในผู้ใหญ่ให้ Ringer lactate ส่วนในเด็กให้ 1/2 RL in 5% D/W หรือ 1/2 NSS in 5% D/W.
การรักษาจำเพาะด้วยการให้ยาปฏิชีวนะ (antibiotics)
การให้ยาปฏิชีวนะตามความไวต่อยาของเชื้อ ช่วยลดปริมาณอุจจาระและเวลาป่วยลงได้24 ควรเพาะเชื้อในอุจจาระ เพื่อศึกษาความไวของเชื้อต่อยาปฏิชีวนะ ในตอนต้นของการระบาด เพื่อใช้เป็นข้อมูลในการรักษาผู้ป่วยที่มีอาการรุนแรงถ่ายอุจจาระมากๆ รายต่อไป ยาที่อาจเลือกใช้แสดงในตารางที่ 6.

ภาวะแทรกซ้อน
ผู้ ป่วยสูงอายุและผู้ป่วยที่มีภูมิคุ้มกันบกพร่อง และผู้ที่มีโรคประจำตัวอยู่ก่อนแล้วเป็นกลุ่มเสี่ยงต้องให้การรักษาด้วยความ ระมัดระวัง ภาวะแทรกซ้อนที่อาจพบได้ ได้แก่
- ภาวะไตวาย เพราะช็อกอยู่นานเลือดไปเลี้ยงไตไม่เพียงพอ.
- ภาวะน้ำเกิน หัวใจวาย ปอดบวมน้ำ โดยเฉพาะผู้ป่วยที่โรคหัวใจและโรคไตอยู่ก่อนแล้ว.
- หญิงตั้งครรภ์อาจแท้งหรือคลอดก่อนกำหนด
- ภาวะติดเชื้อแบคทีเรียอื่นซ้ำเติม เช่น ผู้ป่วยที่มีภาวะช็อกอาจเกิดติดเชื้อในเลือด ปอดบวม.
เอกสารอ้างอิง
1. Morris JG, Takeda T, Tall BD, et al. Experimental non-O group 1 Vibrio cholerae gastroenteritis in humans. J Clin Invest 1990;85:697-705.
2. Cholera Working Group, International Center for Diarrheal Diseases research, Bangladesh. Large epidemic of cholera-like disease in Bangladesh causing by Vibrio cholerae O139 synonym Bengal. Lancet 1993;342:387-90.
3. Colwell RR. Viable but nonculturable bacteria : a survival strategy. I Infect Chemother 2000; 6:121-5.
4. Faruque SM, Chowdhury N, Kamruzzamam M, et al. Genetic diversity and virulence potential of environmental Vibrio cholerae population in a cholera-endemic area. Proc Natl Acad Sci 2004;101:2123-8.
5. Suntharasamai P, Migasena S, Vongsthongsri U, et al. Clinical and bacteriological studies of El Tor cholera after ingestion of known inocula in Thai volunteers. Vaccine 1992; 10:502-5.
6. Pitisuttithum P, Cohen M, Phonrat B, et al. A human volunteer challenge model using frozen bacteria of the new epidemic serotype V. cholerae O139 in the Thai volunteers. Vaccine 2001;20:920-5.
7. Ries AA, Vugia DJ, Beingolea L, et al. Cholera in Piura, Peru : a modern urban epidemic. J Infect Dis 1992;166:1429-33.
8. สถานการณ์การระบาดของโรคอหิวาตกโรค.
9. World Health Organization : Programme for the control of Diarrheal Diseases. A manual for treatment of diarrhea : For use by physicians and other senior health workers. WHO/CDD/80.2.1990.
10. The treatment of Diarrhea : A Manual for physician and other seniors health workers : WHO/CDD/SER /80.2, 1995.
11. ฐิติมา วงษ์โรจน์ บรรณาธิการ. การนิเทศน์งานโครงการ CDD หลักสูตรฝึกอมรมการรักษาโรคอุจจาระร่วง กระทรวงสาธารณสุข พฤษภาคม 2539.
12. CHOICE Study Group. Multicenter, randomized, double-blind clinical to evaluate the efficacy and safety of a reduce osmolarity oral rehydration salts solution in children with acute watery diarrhea. Pediatrics 2001;107: 613-8.
13. Fuch GJ. Reduced osmolar rehydration solution: new improved ORS ?. J Pediatr Gastroenterol Nutr 2002;34:252-3.
14. Gazzala E, Weitzman Z et al. Early and late refeeding in acute diarrhea. Isr J Med Sci 1998; 24:175-9.
15. Linderbaum J, Greenough WB. Ilam MR. Antibiotic therapy of cholera. Bull World Organ 1967; 36:871-83.
16. Khan WA, Saha D, Rahman A, Salam Ma. Et al. Comparison of single dose azithromycin and 12 dose, 3 day treatment of childhood cholera : a randomized, double-blind trial. Lancet 2002; 360(9347):1722-7.
17. Bhattacharya MK, Dutta D, Ramanmurthy T, satker D. et al. Azithromycin for treatment of cholera in children. Acta Paediatr 2005; 92(6) ;676-8.
18. Saha D, Karim MM, Khan WA, Ahmed S, et al Single-dose azithromycin for treatment of cholera in adult. N Engl J Med 2006; 354(23)2452-62.
วันดี วราวิทย์ พ.บ.,
ศาสตราจารย์เกียรติคุณ, ภาควิชากุมารเวชศาสตร์,
คณะแพทยศาสตร์ โรงพยาบาลรามาธิบดี มหาวิทยาลัยมหิดล
ไม่มีความคิดเห็น:
แสดงความคิดเห็น